妇产科学
解剖
女性内外生殖器官血液供应的主要来源:卵巢动脉、子宫动脉、阴道动脉、阴部内动脉
外阴
阴阜有丰富的皮下脂肪,作用为保护
大阴唇富含神经末梢,有腺体所以平常湿润,位置在两股内侧,内外都是皮肤皱襞,最容易受到外伤,血管丰富,故易血肿
阴蒂由海绵体构成,分为头、体、脚,阴道口的肌肉球海绵体肌为体的组成
小阴唇为大阴唇内侧的皮肤皱襞,不是黏膜!!神经末梢更加丰富
阴道前庭为两侧小阴唇内侧的菱形区域,有三个开口——尿道口、阴道口和前庭大腺
阴道粘膜上皮为复层鳞状上皮,宫颈粘膜上皮为单层柱状上皮
子宫动脉、阴道动脉、阴部内动脉都从髂内动脉分支而来
会阴及外生殖器的淋巴直接汇入腹股沟浅淋巴结
子宫
子宫韧带:
- 子宫主韧带:横行于子宫颈两侧和骨盆侧壁之间,又叫子宫颈横韧带,从底部拖住子宫,防止其下垂
- 子宫圆韧带:起于子宫角,终于大阴唇,保持子宫前倾
- 子宫阔韧带:不是肌纤维,是结缔组织,固定子宫不向两侧倾倒
- 骶子宫韧带:维持子宫前倾
霍琨老师:
我们将盆腔想象为没有封底、底端仅铺有一木板的铁桶,将子宫与固定装置想象为桶内坐着的小人。
其身体前倾,屈腿坐于木板上,并将脸埋于两膝之间,双脚踩在桶壁底部的开口上,两臂张开扒住桶壁上缘,腰部系了两条固定在后桶壁上的安全绳,小人的腰因此被拉向后壁,上身呈前屈位。
最后,用一块宽大的布料以小人双臂所在长轴为中心,完全遮盖住小人。这样,小人就安全而稳固地坐在了桶内。
我们可以将此与解剖结构一一对应:
木板对应了承托子宫颈、防止其下沉的子宫主韧带,小人的双腿对应了维持前倾的子宫圆韧带,腰部两条安全绳对应了维持子宫前屈的骶子宫韧带,而覆盖于小人周身、从双臂开始自然垂落的布料对应了子宫阔韧带,前部的布料称阔韧带前叶,后部的布料称阔韧带后叶。
子宫各部是不对称的球形
子宫内膜分为3层:
- 功能层,受卵巢性激素影响,发生周期性变化而脱落
- 致密层
- 海绵层
- 不受卵巢性激素影响,不发生周期性变化
- 基底层
子宫峡部是子宫体与子宫颈之间形成的最狭窄部分,非孕时长约1cm,妊娠后逐渐伸展变长,临产后伸展至7~10cm,成为产道的一部分。
子宫动静脉走行在子宫阔韧带中, 卵巢动静脉走行在**卵巢悬韧带(骨盆漏斗韧带)**中。
子宫切除术:只切卵巢固有韧带,不切卵巢悬韧带(骨盆漏斗韧带), 子宫及附件切:切卵巢悬韧带(骨盆漏斗韧带),无需切卵巢固有韧带。
子宫全切不漏斗,子宫附件不固有,次全切不切主
切除子宫韧带时,卵巢固有韧带和子宫圆韧带不损伤输尿管(带“口”的不损伤), 最容易损伤输尿管的是子宫主韧带
血管:
- 子宫动静脉在阔韧带基底部,宫颈旁2cm的地方,主韧带之上穿过
- 输尿管在该位置与子宫动脉有交叉,上为子宫动脉,下为输尿管(桥下流水)
- 子宫动脉、阴道动脉、阴部内动脉都从髂内动脉分支而来
- 子宫动脉为髂内动脉前干的分支
卵巢
卵巢像一个鸡蛋,外壳是生发上皮,膜是白膜,蛋白是皮质,蛋黄是髓质,卵巢无腹膜覆盖。
卵巢固有韧带,又叫骨盆漏斗韧带,只有连结作用
骨盆漏斗韧带走行的是卵巢动静脉,不是子宫动静脉
卵巢动脉来源于腹主动脉
右侧卵巢静脉汇入下腔静脉,左侧卵巢静脉汇入左肾静脉——右腔左肾
骨盆
| 平面 | 测量部位 | 数值 |
|---|---|---|
| 骨盆入口平面 | 髂嵴间径 | 骨盆入口前后径,11cm |
| 中骨盆平面 | 坐骨棘间径 | 中骨盆的横径,10cm |
| 骨盆出口平面 | 坐骨结节间径、出口后矢状径 | 骨盆出口的横径,9cm |
骨盆入口平面:骶耻外径、对角径 中骨盆平面:坐骨棘间径、坐骨切迹 骨盆出口平面:坐骨结节间径、后矢状径
与中骨盆狭窄无关的是:骶尾关节活动度
具有支持作用的骨盆底肌肉是肛提肌。
骶耻外径有助于判断骨盆狭窄
生理
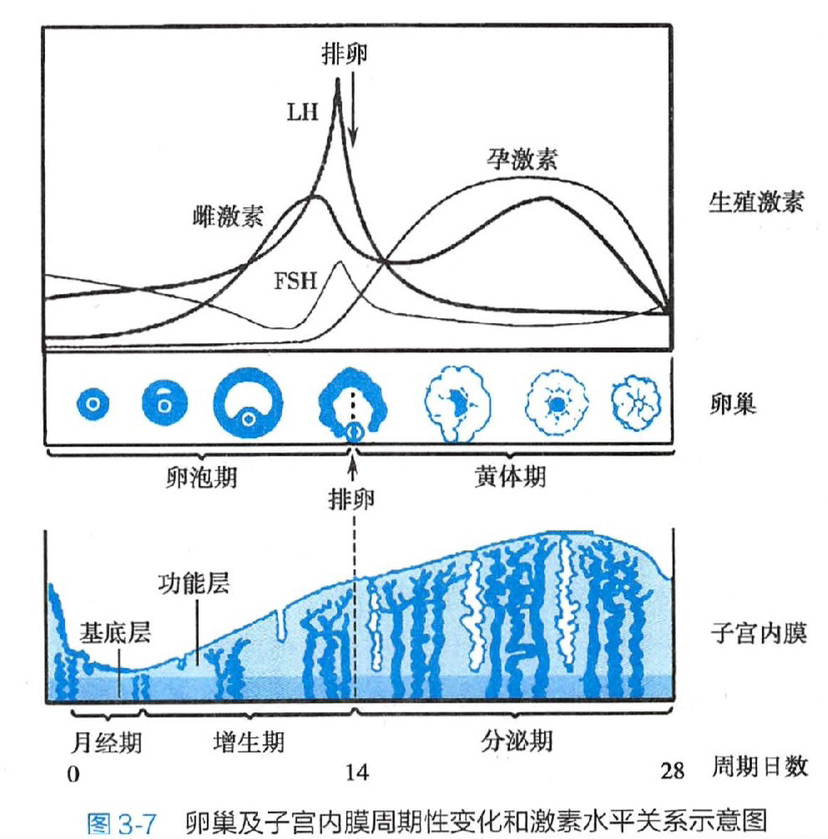
排卵后7~8天黄体体积和功能达到高峰, 若卵子未受精,黄体在排卵后9~10日开始退化, 组织纤维化成为白体,14日完全结束。
无周期性变化的组织:
- 卵巢生发上皮:虽然每次排卵都会被顶破,但不会恢复!(像一个莲蓬)
- 卵巢髓质
- 子宫内膜基底层
青春期
- 青春期最早的表现是乳房发育
- 青春期的标志是月经初潮
- 乳房发育在月经初潮前两年到两年半
- 卵巢体积增大,表面凹凸不平
- 性腺轴(下丘脑-垂体-卵巢)功能发育不健全,导致功能性月经紊乱,即不规律,可能为无排卵月经
月经来潮的原因是:血中雌激素、孕激素水平都降低(撤退出血)
月经
月经周期:
- 第1天——月经周期开始
- 第5天——增殖早期开始
- 第8天——增殖中期开始
- 第11天——增殖晚期开始
- 第15天——分泌早期开始:形成糖原小泡,间质水肿
- 第20天——分泌中期开始:顶浆分泌,间质疏松肿大,高度水肿
- 第24天——分泌晚期开始:有糖原分泌/溢出,间质疏松水肿/肿大
整体开始时间记为手机号 158-1115-2024
月经周期长短取决于增生期长短,因为分泌期是比较固定的14天。
激素
- 胆固醇合成的类固醇激素
- 孕激素
- 雄激素
- 雌激素
- 糖蛋白激素
- 腺垂体的促性腺激素细胞
- FSH
- LH
- 合体滋养层细胞分泌
- hCG
- 腺垂体的促性腺激素细胞
合成途径:孕激素 -> 雄激素 -> 雌激素
导致排卵最直接的原因是:LH(黄体生成素)最高峰
催乳素促进乳汁合成, 催产素促进乳汁排出, 卵泡刺激素促进卵泡成熟, 黄体生成素促进排卵。
直接调控卵巢的周期性变化,是促卵泡刺激细胞和黄体生成素的共同作用。
卵巢及子宫内膜周期性变化和激素水平关系示意图
雌激素
- 促进外生殖器和第二性征的发育
- 促进子宫发育
- 促进输卵管发育及上皮的分泌
- 使阴道上皮细胞增生和角化,粘膜变厚,并增加细胞内糖原含量,使阴道维持酸性环境
- 使子宫内膜腺体和间质增生、修复
- 通过对下丘脑和垂体的正反馈调节,控制促性腺激素的分泌
- 促进骨中钙的沉积,加快骨的成熟和骨骺愈合
- 促进肝脏HDL的合成,抑制LDL的合成,降低循环中胆固醇水平
雌激素在肝脏代谢,所以肝硬化的蜘蛛痣为雌激素不能被灭活造成。
雌激素E2活性大于E3,但评价胎盘功能一般用E3。
E1老妇,E2少妇,E3孕妇
雌激素有排卵前和排卵后两个高峰,前者来源于卵泡壁细胞,后者来源于黄体, 孕激素仅有排卵后一个高峰,来源于黄体, 卵泡刺激素(FSH)和黄体生成素(LH)都有促进卵泡发育的功能,所以都仅有排卵前一个峰。
雌激素的正反馈:垂体释放FSH(促卵泡生成素) -> 促进卵泡发育 -> 卵泡膜细胞释放雌激素 -> 促进垂体释放FSH
雌激素 vs. 孕激素
| 靶器官/部位 | 雌激素 | 孕激素 |
|---|---|---|
| 子宫 | 1. 提高子宫平滑肌对缩宫素的敏感性 2. 对子宫内膜有增生作用 3. 促进宫颈黏液分次增多,性状变稀薄 | 1. 降低子宫对缩宫素的敏感性 2. 使增生期的子宫内膜进入到分泌期 3. 抑制宫颈黏液分泌,性状变粘稠 |
| 输卵管 | 加强输卵管节律性收缩 | 抑制输卵管的收缩 |
| 阴道 | 促使阴道上皮增生和角化 | 促使阴道上皮脱落 |
| 乳腺 | 使乳腺管增生,乳晕、乳头着色 | 使乳腺腺泡发育 |
| 水和钠 | 促进水钠潴留 | 促进水钠排泄 |
| 其他 | 协同促卵泡刺激素促进卵泡发育,使宫颈口松弛扩张 | 使子宫肌肉松弛,使排卵后基础体温升高0.3~0.5°C |
| 来源 | 排卵前:卵泡膜细胞和颗粒细胞 排卵后至孕10周:黄体细胞 孕10周后:胎儿-胎盘单位(主要分泌E3) | 排卵前:颗粒细胞 排卵后至孕10周:黄体细胞 孕10周后:胎盘合体滋养细胞 |
要10周,胎盘才接管黄体,才会开始分泌E3, 至妊娠末期,E3值为非孕妇女的1000倍,E2及E1值为非孕妇女的100倍。
雌激素造成的改变是为了受精,孕激素造成的改变是为了保胎和生产。
凡是积极向上的、促进的、增多的、蠕动的都是雌激素,反之为孕激素
一切增生都为雌,一切分泌都为孕。
雌激素和孕激素有分工、合作、拮抗的生理作用。
| 关系 | 部位 | 雌激素 | 孕激素 | 补充 |
|---|---|---|---|---|
| 合作 | 乳腺 | 腺管 | 腺泡 | 促进增生——雌管孕泡 |
| 子宫内膜 | 增生 | 分泌 | 无 | |
| 拮抗 | 阴道上皮 | 增生、角化 | 皱缩、卷曲 | 无 |
| 宫颈口 | 松弛,黏液稀薄,羊齿样结晶 | 闭合,黏液粘稠,椭圆体结晶 | 无 | |
| 输卵管 | 增加蠕动 | 减少蠕动 | 无 |
3个激素对乳腺的影响:
- 雌激素促进乳腺腺管发育
- 孕激素促进乳腺腺泡发育
- 催乳素促进乳腺腺泡分泌
宫颈黏液中的蛋白质、糖和某些电解质相结合, 于涂片干燥后出现结晶,雌激素促进羊齿状结晶形成, 孕激素抑制其形成,黏液分泌量逐渐减少, 使质地黏稠而浑浊,涂片检查时结晶逐渐模糊, 至月经周期第22日左右完全消失, 代之以排列成行的椭圆体,孕激素 -> 椭圆体。
妊娠
妊娠全过程约280天,即40周。
受孕周数 = 受精周数 = 妊娠周数 - 2周
成熟卵子受精是妊娠的开始!!
受精多在排卵后的数小时内发生,一般不超过24小时,结合部位在输卵管壶腹部。
受精成功第6~7天着床
黑加征:停经6~8周时,双合诊检查子宫峡部极软,感觉宫体与宫颈似不相连,称黑加征,是妊娠早期最特异的症状。
早孕反应:6周开始,12周后消失
妊娠8周子宫增大到非孕时的2倍,12周到非孕时的3倍
受精后,前8周称为胚胎,第9周起称为胎儿。
孕妇在妊娠8~10周时血清hCG浓度达到高峰。
12周出现不规律宫缩。
围生期:从妊娠满28周至产后1周。
妊娠晚期子宫容量约为5000ml。
妊娠晚期子宫轻度右旋,与乙状结肠在左有关。
妊娠晚期无乳汁分泌现象,是因为大量的雌、孕激素抑制了乳汁的生成。
初乳是妊娠末期,尤其在接近分娩期,挤压乳房时出现的少量淡黄色稀薄液体。
孕妇于妊娠后期常有踝部及小腿下半部轻度水肿,但休息后可消退。若未能应考虑合并妊高症、肾脏疾病等。
孕妇需要蛋白质最高的时期是孕晚期:孕早期基础代谢率稍下降,于孕中期逐渐增高,至孕晚期可增高15~20%,相应的蛋白质需要量在孕中期(4~6个月)每日增加15g,孕晚期(7~9个月)是需要蛋白质的最高时期,每日增加25g(胎儿越大,需求越多)
胎膜功能:母体与羊水的交换、缓冲作用、防止压迫和撞击的作用。
胎儿肺泡表面活性物质18~20周开始产生,28周出现在羊水里,35~36周迅速增高至成熟水平。 所以28周是早产儿的分界标志。
早期妊娠的确诊依据是B型超声检查:5囊6芽8胎心——5周妊娠囊,6周胎芽,8周原始心管搏动
妊娠最早的症状:停经
胎心音110~160次/分,子宫杂音和母体心率一致,脐带杂音和胎心音一致。
各系统变化
- 生殖系统
- 阴道皱襞增多,伸展性增加
- 卵巢排卵、新卵泡发育均停止
- 子宫各部增长速度:宫底增长最快,宫颈最少
- 12周,子宫峡部逐渐变软、伸长、变薄,扩展为宫腔的一部分,临产后伸展至7~10cm,成为软产道的一部分,称为子宫下段,是产科手术学的重要解剖结构,也是剖宫产最佳切口。——注:并不是在妊娠晚期才开始变软延长!!
- 宫颈管黏液增多,形成黏稠黏液栓
- 循环系统
- 心脏叩诊浊音界增大,心脏向左前上方移位,心尖搏动左移1~2cm
- 闻及收缩期柔和吹风样杂音——因回心血量增加导致的相对二尖瓣闭合不全
- 心率增快而有心悸,于妊娠晚期休息时每分钟增加10~15次
- 收缩压变化不大,舒张压减小,脉压增大
- 心容量至妊娠末期约增加10%
- 左侧卧位心排量增加约30%,至妊娠32~34周达到最大
- 血容量增加40~45%
- 妊娠晚期仰卧位时增大的子宫压迫下腔静脉,回心血量减少、心排出量减少使血压下降,称仰卧位低血压综合征
- 内分泌系统:二高一少一不变
- PRL、皮质醇升高
- 促性腺激素减少
- 游离甲状腺激素不变
羊水
来源:
- 早期:母体血清经胎膜进入羊膜腔的透析液
- 中期:胎尿
- 晚期:胎尿和肺泡液(胎肺分泌物)
体积变化(mL):
- 8周:5~10
- 10周:30
- 20周:400
- 38周:1000(最多)
- 40周:800(足月)
- 42周:300(过期)
胎儿吞咽可以使羊水量趋于平衡。
妊娠周数的宫底位置
| 周数 | 位置 |
|---|---|
| 12周末 | 耻骨联合上2~3横指 |
| 16周末 | 脐耻之间 |
| 20周末 | 脐下1横指 |
| 22周末 | 平脐 |
| 24周末 | 脐上1横指 |
| 28周末 | 脐上3横指 |
| 32周末 | 脐与剑突之间 |
| 36周末 | 剑突下2横指 |
| 40周末 | 脐与剑突之间或略高 |
最低最高(月份)两中间,剩下全与脐相关:
最低3,最高9,两中间4、8,剩下5、6、7
孕妇用药
- 孕妇禁用左氧氟沙星
- 3-8周最易致畸
- 12周内用药要谨慎
- 能用一种不要联合,能小剂量不大剂量
- 及时减量停药
- 必须用药需先终止妊娠再用药
孕期吸烟的影响
- 自然流产率增加
- 胎儿死亡率增加
- 低体重儿
- 胎儿畸形
- 但与新生儿死亡无关
妊娠全过程汇总
| 妊娠周数(末次月经起算) | 生理变化 |
|---|---|
| 2周 | 受精卵结合于输卵管壶腹部,此时雌、孕激素来源于黄体细胞 |
| 3周 | 受精卵着床 |
| 5周 | 超声观察到妊娠囊 |
| 6周 | 在此之前可使用尿妊娠试验,早孕反应出现,超声能够观察到胎芽,6~8周出现黑加征 |
| 8周 | 羊水量5~10ml,子宫增大到非孕时的2倍,早孕反应消失,超声能够观察到心管搏动,8~10周血清hCG达到高峰 |
| 10周 | 羊水量30ml,此时胎盘替代黄体功能,雌激素来源于胎盘单位,孕激素来源于胎盘合体滋养层细胞 |
| 12周 | 子宫增大到非孕时的3倍,子宫峡部逐渐变软伸展扩展为宫腔的一部分,出现不规律宫缩 |
| 16周 | 16~20周可自觉胎动 |
| 18周 | 18~20周胎儿肺泡表面活性物质开始产生 |
| 20周 | 羊水量400ml,可听诊胎心,触及胎体 |
| 24周 | 可区分头背臀 |
| 28周 | 胎儿肺泡表面活性物质出现在羊水里,此时为早产儿的分界线,我国采用的围生期规定为从妊娠满28周至产后1周 |
| 32周 | 32~34周左侧卧位心排量达到顶峰约30% |
| 35周 | 35~36周羊水中的肺泡表面活性物质迅速增高至成熟水平 |
| 38周 | 羊水量1000ml(最多) |
| 40周 | 羊水量800ml(足月) |
| 42周 | 羊水量300ml(过期) |
胎盘与胎儿
脐带表面有羊膜覆盖呈灰白色,内有两条脐动脉,共同环绕一条脐静脉。
胎盘由属于胎儿部分的羊膜、叶状绒毛膜以及属于母体部分的底褪膜组成。
底褪膜的作用是构成胎盘母体面,胎盘的功能是排泄胎儿代谢产物、合成激素和酶、产生孕激素。
叶状绒毛膜分两层,内层为细胞滋养层细胞,外层为合体滋养层细胞。
合体滋养细胞产生:hCG、hPL、孕激素、缩宫素酶 胎儿-胎盘单位产生:雌激素
先兆子宫破裂:因头位不正,软产道过度拉长导致的难产,下腹部出现环形凹陷称为病理缩复环,同时可能伴有血尿。
前置胎盘:胎盘着床于子宫下段,随着孕晚期(28周)宫颈拉长,胎盘不会被拉长,导致血管破裂,表现为无诱因无痛性出血,首选剖宫产。
胎盘功能:
- 供给营养
- 排泄废物
- IgG透过胎盘形成免疫
- 内分泌功能
- 物质交换
- 易化扩散:葡萄糖,胎儿代谢主要能源
- 主动转运:钙镁磷铁,氨基酸
- 简单扩散:钾钠镁,脂溶性维生素
胎心音听诊:
- 头先露时多在脐下
- 臀先露时多在脐上
- 肩先露时多在脐周
胎头触诊:
胎头圆而硬,有浮球感;
胎背宽而平坦;
胎臀宽而软,形状不规则;
胎儿肢体小且有不规则活动;
24周后可区分胎头胎背。
胎儿生产名词
- 胎姿势——胎儿在子宫内的姿势
- 胎产式——胎体纵轴与母体纵轴的关系
- 胎先露——最先进入骨盆入口的胎儿部分
- 胎方位——胎先露的指示点与母体骨盆的关系
- 骨盆轴——连接骨盆各平面中点的假想曲线
胎儿营养物质交换方式
| 物质 | 交换方式 |
|---|---|
| 钠钾镁、脂溶性维生素、游离脂肪酸、水、氧气及二氧化碳 | 简单扩散 |
| 葡萄糖 | 异化扩散,胎儿代谢的主要能源 |
| 氨基酸、钙磷铁碘 | 主动转运 |
分娩
分娩减速:
- 早期减速:胎头受压
- 变异减速:脐带受压
- 晚期减速:有宫缩选缺氧,否则选胎盘功能减退
早压晚缺变异脐
与宫缩有关且同时发生就是早期减速,胎头受压; 无关,就是变异减速,脐带受压 有关但是晚于宫缩,就是晚期减速,胎儿窘迫,缺氧
第二产程心脏负担最重
产后宫体肌纤维缩复:
- 产后1天——平脐
- 产后1周——孕3月大小(耻骨联合)
- 产后10天——盆腔内
- 产后6周——非孕大小
一日平脐周耻三,十日入盆六周还
产后出血:
- 子宫收缩乏力(最主要最常见)
- 胎盘娩出后子宫柔软轮廓不清:宫缩乏力
- 软产道裂伤:胎儿娩出后持续鲜红血液,处理为娩出胎儿以后逐层缝合
- 几分钟后出血:胎盘部分剥离,处理为手动剥脱
- 凝血功能障碍:持续不止、不凝,应输血
过期妊娠一定要核对停经史
羊水深度<3厘米 胎盘功能减退——OCT试验 羊水深度<2厘米 胎儿窘迫——剖宫产
①妊娠期血压>140/90→妊高症→(降压处理)
②妊娠期血压>140/90+尿蛋白(+)+无抽搐→子痫前期
③妊娠期血压>160/110 or 尿蛋白(+++)/ >5g/24h+无抽搐→重度子痫前期
有呕吐→甘露醇 无呕吐→硫酸镁预防
④妊娠期血压>140/90+蛋白尿+抽搐→子痫→(静点硫酸镁)
流产最常见原因:
早产-生殖道感染 早期流产-染色体异常 晚流-子宫解剖异常
流产类型:
宫口开,子宫小于孕周,阴道淋漓出血。不全流产。(易感染、失血性休克)——清宫术 宫口开,子宫等于孕周。难免流产。 宫口闭,子宫等于孕周,B超提示胎儿存活。先兆流产(保守治疗) 宫口闭,子宫正常大小。完全流产(不用处理) 宫口闭,子宫小于孕周,无不适。稽留流产(易DIC,尽早手术)
清宫术后仍流血不止应测hcg看有没有残留组织。
流产合并感染:有效控制感染同时,行宫内感染组织钳夹术(宫腔镜下而非产钳)
怀疑异位妊娠,未破首选B超,已破首选穿刺。
做题题眼: 血压≥160/110mmHg 🍁无抽搐:重度子痫前期 🍁有抽搐:子痫 治疗:硫酸镁,甘露醇,剖宫产。
子痫前期➡️140/90 重度子痫前期➡️160/110,尿蛋白>5 子痫➡️抽搐
禁用硝普钠!可引起胎儿氰化物中毒
妊娠期高血压的原因是总外周阻力增加
孕周<35周的子痫前期患者,预计1周内可能分娩者均应给予糖皮质激素 本例孕38周,无需促胎肺成熟
子痫前期使用硫酸镁必备条件包括: ①膝腱反射存在; ②呼吸≥16次/分; ③尿量≥17ml/h或≥400ml/24h; ④备有10%葡萄糖酸钙。 镁离子中毒时停用硫酸镁并静脉缓慢推注(5~10分钟)10%葡萄糖酸钙10ml。
以下情况立刻终止妊娠:
1.频繁晚期减速或者重度变异减速 2.胎动<10 次/2 小时或者减少 50% 以上 4. 重度羊水污染(深绿色羊水) 5.胎儿头皮血 PH<7.2,Pa <10mmhg 6.羊水深度小于2cm
妊娠期糖尿病、妊娠期合并慢性高血压 终止妊娠最佳时间38~39w
妊娠期高血压:先有妊娠再有高血压 妊娠合并慢性高血压:先有高血压再有妊娠 糖尿病合并妊娠:先有糖尿病再有妊娠 妊娠期糖尿病:先有妊娠再有糖尿病
妊娠期高血压:妊娠20周后出现高血压,无蛋白尿 妊娠合并慢性高血压:妊娠20周前出现高血压,妊娠期无明显加重 子痫前期:妊娠20周后出现高血压,伴蛋白尿 重度子痫前期:收缩压大于等于160或舒张压大于等于110 慢性高血压并发子痫前期:先没有蛋白尿后有蛋白尿 子痫:子痫前期基础上伴抽搐
孕妇禁用ACEI和ARB
黄疸+尿胆红素(-)---妊娠急性脂肪肝 黄疸+尿胆红素(+)---重型肝炎
产检:有并发症的32周每周产检一次 无并发症的36周每周产检一次
正常产妇:👑20-36w👑每4周一次 37w后每周一次 合并心脏病:20w前每2周一次 20w后,尤其👑32w后每周一次
胰岛素促进蛋白和脂肪合成,抑制脂肪分解
双顶径>10cm才考虑巨大儿
首先这道题考的是室间隔缺损程度: 轻度室间隔缺损:<0.5cm 中度室间隔缺损:0.5-1cm 重度室间隔缺损:>1cm 其次考处理: 小于7w,药物 7-10w,负压吸引 10-14w,刮宫 16--27w,利凡诺引产 胎龄较大,剖宫
母体血糖高—>胎儿血糖高—>胎儿产生尿液多(高渗)—>羊水多
产程过程当中进食不规律,需要停用皮下胰岛素,改静脉滴注 剖宫产术日停用胰岛素
母亲乙肝病毒携带者,胎儿疫苗、抗体都要打。
TORCH:结合胆红素升高,肝功能异常
HELLP综合征是妊娠期高血压疾病的严重并发症,以溶血(H)、肝酶升高(EL)和血小板减少(LP)为特征,属于子痫前期的特殊类型,起病急骤、病情凶险,母婴死亡率高。
孕妇梅毒青霉素,孕妇淋病头孢曲松
梅毒:首选青霉素 过敏用头孢曲松钠 淋病: 首选头孢曲松 妊娠期禁用氟喹诺酮 四环素 生殖道沙眼衣原体: 阿奇霉素红霉素 生殖器疱疹: 阿昔洛韦
梅毒:苍白螺旋体
沙眼衣原体:CT-DNA阳性,阴道脓性分泌物,Glemsa染色可见包涵体——沙眼衣原体感染——首选阿奇霉素
妊娠期阑尾炎手术:3个月前(妊娠早期)可取“麦氏切口"。14—27周(妊娠中期)手术切口偏高。
胎心正常频率110-160次/分 胎儿窘迫就看胎心最简单,小于110
S±n:即坐骨棘-胎先露位置,S代表骶骨。 数字代表胎先露最低点相对于坐骨棘水平的厘米数。
小于s➕3选剖宫产 S➕3选产钳 大于s➕3选抬头吸引
死胎在腹中停留过久易造成凝血功能障碍和DIC
死胎后引产用米索前列醇
双胎类型:
双绒毛膜+双羊膜:住在两个不同的房子里。 单绒毛膜+双羊膜:合租,同一个房子里,每人一个房间。 单绒毛膜+单羊膜:住在同一个房间
双胎输血综合征:多见于单绒毛膜双羊膜囊双胎,通过胎盘间的动-静脉吻合支,血液从动脉向 静脉单向分流,使一个胎儿成为供血儿,另一个胎儿 成为受血儿,造成供血儿贫血、血容量减少,致使肾 灌注不足、羊水过少,甚至因营养不良而死亡;受血 儿血容量增多,可发生充血性心力衰竭、胎儿水肿、 羊水过多。
选择性胎儿生长受限:为单绒毛膜性双胎特有的严重并发症。
第二胎体位变化:第一胎分娩出后,宫内有压力骤降,为了减少对第二胎头部的压迫,所以臀先露可以减少对胎儿头部的压迫,降低胎儿窘迫的风险。
前置胎盘 <36周,情况尚且稳定,可行期待疗法;不稳定则剖宫产 ≥36周,行剖宫产(阴道试产只适用于边缘和低置胎盘,情况稳定无剖宫产指征,短时间内可以完成分娩) 胎盘早剥 一般情况下剖宫产 胎膜早破 <12小时80%可自然临产 >12小时药物引产
胎盘植入性疾病,简称“胎盘植入”,是胎盘组织不同程度的侵入子宫肌层的一组疾病的统称,包括:胎盘 粘连、胎盘植入及穿透性胎盘植入,与胎盘早期剥离 无关。
规律腹痛前阴道留液为胎膜早破,足月且在破膜2-12小时内,应积极引产——静滴缩宫素加强宫缩
血压升高➕蛋白尿🟰妊高症(胎盘早剥高危因素)+子宫持续收缩(硬)+疼痛+出血(出血量和休克不符)=胎盘早剥
子宫胎盘卒中,又称库弗莱尔子宫,即胎盘早剥发生内出血时,血液积聚于胎盘与子宫壁之间,随着胎盘后血肿压力的增加,血液浸入子宫肌层,引起肌纤维分离,断裂甚至变性,当血液渗透至子宫浆膜层时。
席汉综合征:又称产后垂体功能减退症,由于孕妇在分娩时或产后发生大出血,造成垂体前叶急性缺血坏死,发生永久性功能减退。
孕妇遭受撞击可能造成胎盘早剥,应超声探查和给予镇静药物严密观察。
绒毛羊膜炎:热臭快,白细胞高——发热,阴道流出物臭味,心率增快
如果已经进入产程 血压高 可观察 如果还没进入产程,血压高,需使用降压药
28周孕妇羊水过少,羊水大部分是由胎儿尿液组成,考虑胎儿泌尿系统畸形,所以需要排除胎儿畸形
引导突然流液,摸到条索状→考虑脐带脱垂 宫口开全→阴道分娩 宫口未开全→剖宫产 产妇立即取头低臀高位,将胎先露部上推,应用抑制子宫收缩的药物,以缓解或减轻脐带受压,严密监测胎心,同时尽快行剖宫产
子宫收缩力:分娩时最主要的产力
一、第一产程: 正式临产到宫口开全,即宫口开到10cm,一般初产妇需要10-12个小时,经产妇需要6-8小时。 二、第二产程: 为胎儿娩出期,即从宫口开全至胎儿娩出,一般需要1-2个小时。 三、第三产程: 胎盘娩出期,即从胎儿娩出到胎盘娩出,约需5-15分钟,不超过30分钟。
第一产程:子宫收缩力 第二产程:子宫收缩力,腹肌和膈肌收缩力、肛提肌收缩力 第三产程:子宫收缩力,腹肌和膈肌收缩力、肛提肌收缩力 肛提肌收缩力:第二产程内旋转及仰伸
胎方位:
矢状缝是胎儿大囟门到小囟门之间的连线
骨盆入口左斜径是产妇的右上到左下
左斜径➡️枕右前,枕左后 右斜径➡️枕左前,枕右后
1️⃣先兆临产: ①见红(先兆临产标志) ②不规律宫缩 ③胎儿下降感 2️⃣临产 ①规律且渐强的宫缩(标志) ②进行性宫颈管消失,宫口扩张 ③胎先露下降
先兆早产:不规律宫缩伴宫颈管进行性缩短 早产临产:规律宫缩伴宫颈管进行性缩短+宫口扩张≥2㎝ 先兆临产:无宫颈管缩短+宫口扩张的不规律宫缩+见红+胎儿下降感
规律渐强的宫缩:临产的标志
宫缩乏力第二产程处理,不是什么胎儿窘迫 <S+3:剖宫产 S+3:产钳 >s+3:胎头吸引
只有到S+3以后才能依靠外界把小孩拽出来,S+3以内够不着,必须得剖宫产。超过S+3的话,胎方位不对,就手动转到正常胎方位,即左枕前,位置对了,S+3直接用产钳拉出来,如果小孩下降更多,可以用胎头吸引,这样对小孩损伤更小。
生产名词
- 小于28周
- 先兆流产:见红+腹痛+宫口未开+子宫大小符合孕周
- 难免流产:见红+腹痛+宫口打开+子宫符合孕周
- 不全流产:宫口打开+子宫小于孕周
- 小于37周
- 先兆早产:不规律宫缩
- 早产临产:规律宫缩+宫颈管进行性缩短+宫口扩张大于2cm
- 大于等于37周
- 先兆临产:见红+足月+不规律宫缩+痛
- 临产:规律宫缩
宫颈口开≥3cm但2-4h无宫颈扩张!应给予人工破膜和缩宫素静滴加强产力
(加深记忆用) 大门在前、小门在后 左L右R 前A、横T、后P 🚨判断胎儿什么体位就看小门朝向哪
胎儿窘迫=胎心率<110 <s+3 剖宫产 =s+3 产钳助产 >s+3 胎头吸引
第一产程(开始标志→规律且逐渐加强的宫缩) 1、四大表现→规律且逐渐加强的宫缩+宫口开大+胎先露下降+胎膜破裂 2、宫口开大 初产妇先是宫颈管逐渐消失,然后宫口开大(分步进行,耗时长) 经产妇宫颈管松弛,宫颈管消失和宫口开大(几乎是同时进行的,耗时短) 潜伏期:宫口开大0到4-6cm的缓慢阶段,初产妇不超过20小时;经产妇不超过14小时 活跃期:宫口开大4-6cm到10cm的加速阶段,活跃期宫口开大速度应≥0.5cm/h
过程
- 第一产程:宫口扩张期
- 潜伏期(宫口扩张慢)
- 初产妇小于20h,经产妇小于14h,否则为延长
- 收缩力弱:宫缩小于2次/10min
- 活跃期(宫口扩张快)
- 宫口从3cm开到10cm
- 延长:扩张速度小于0.5cm/h
- 停滞:扩张时间大于4h——剖宫产
- 潜伏期(宫口扩张慢)
- 第二产程:胎儿娩出期
- 初产妇小于3h,经产妇小于2h,分娩镇痛+1h
- 超过该时间为延长
- 胎头下降初产妇小于1cm/h,经产妇小于2cm/h为延缓
- 胎头下降停滞:胎头不降1h
- 第三产程:胎盘娩出期
- 一般5~15min,最长不超过半小时
1.不协调性宫缩乏力,哌替啶(禁用缩宫素) 2.协调性宫缩乏力,先看在哪个产程 第一产程 潜伏期:哌替啶 第一产程 活跃期(宫口开大≥3cm):先人工破膜,然后缩宫素 第二产程 普通的宫缩乏力且<s+3:缩宫素 第二产程 ≥s+3:产钳、胎头吸引 第二产程 有头盆不称、胎儿窘迫:剖宫产
胎位:枕横位、枕后位试着转成LOA、ROA 单臀先露直接顺产 肩先露 、足先露优先剖宫产
胎盘嵌顿:子宫不协调性收缩 胎盘滞留:胎儿娩出后超过30分钟未出 胎盘剥离不全:过早按压,牵拉脐带 胎盘植入:胎盘与宫壁界限不清 胎盘粘连:胎盘与宫壁界限清楚
协调性宫缩乏力:宫缩时子宫软 不协调性宫缩乏力(高张性):持续性下腹痛 协调性宫缩过强:阵发性全腹痛 不协调性宫缩过强:持续性全腹痛
S<0产程延长或停滞,骨盆入口平面狭窄 S≤+2产程延长或停滞,中骨盆平面狭窄 S≥+3产程延长或停滞,骨盆出口平面狭窄
“及时戒酒→棘10结9” 1.坐骨棘间径<10.cm 2.坐骨结节间径<9cm 3.坐骨结节间径+出口后矢状径<15cm为骨盆出口狭窄 3者都选择剖宫产
只有枕左,枕右是正常的可以顺产 仅有枕后,枕横,单臀先露可以阴道试产(注意臀先露中只有单臀先露,不管完全还是不完全) 其他都剖剖剖!
产后大出血最常见的病因是宫缩乏力
先兆子宫破裂:腹部环形凹陷病理性缩复环,血尿,下腹拒按
羊水栓塞:破膜后产妇呛咳、烦躁、呼吸困难、休克发绀
产褥期
产褥期临床表现:
1、子宫
~体温:产后24h内,略升高,不超过38℃。泌乳热,产后3-4天,37.8-39℃,乳房血管、淋巴管极度充盈,乳房肿胀。
~子宫复旧:产后1天平脐,产后10天入骨盆腔。
~宫缩痛:产后1-2天,持续3-4天。
2、恶露
~血性恶露,持续3-4天,多量红细胞、坏死蜕膜及少量胎膜。
~浆性恶露,10天,坏死蜕膜,细菌。
~白色恶露,3周,大量白细胞,细菌。
3、褥汗:产后1周。
宫体肌纤维缩复:
产后1天——平脐
产后1周——孕3月大小(耻上3横指)
产后10天——盆腔内
产后6周——非孕大小
产褥感染,药敏结果未出之前用广谱抗生素头孢拉定, 禁止使用喹诺酮类
产后发热:< 24h,≤38℃ 泌乳热:产后3-4天,37.8~39℃ 急性乳腺炎:产后一周,>38℃
侧切后排尿困难:热水熏洗,温水冲洗,无效肌注用新斯的明, 必要时留置尿管,禁止坐浴!
宫内残余组织夹除术不用产钳!!所有产钳夹除都是错误的
急性输卵管炎:宫颈举痛,附件区压痛
产褥感染出现休克选脓毒性休克
外阴及阴道炎症
滴虫性阴道炎:性传播为主,泡沫样白带 细菌性阴道炎:阴道菌群失衡为主,鱼腥臭味白带 外阴阴道假丝酵母菌病:内源性传染,凝乳样白带 萎缩性阴道炎:雌激素缺乏为主,年老绝经女性常见 淋病:性传播,脓性白带,可无症状,G-双球菌 梅毒:性传播,硬下疳(硬币样肿物)
萎缩性阴道炎→老年女性,阴道干涩,近期分泌物增多→雌激素+抗生素
维持阴道微环境、阴道免疫 屏障和T细胞免疫效应的激素是雌激素
阴道前后壁紧贴,大小阴唇自然合拢
滴虫阴道炎甲硝唑全身用药,避免冲洗
滴虫细菌甲硝唑,假丝酵母克霉唑。
沙眼衣原体感染—阴道脓性分泌物—Glemsa染色可见包涵体—首选阿奇霉素治疗。
子宫颈炎--子宫颈不光滑,子宫无压痛 子宫内膜炎--子宫压痛
人流刮宫病史——子宫内膜炎
盆腔炎首选头孢次选喹诺酮
继发痛经进行性加重 子宫腺肌病:子宫增大
子宫内膜异位症: 种植在卵巢:巧克力囊肿 种植在腹膜:蓝紫色结节
小结节先高效孕激素药物治疗,治疗无效手术
子宫内膜异位症治疗(无症状先观察,有囊肿就手术,无囊肿用药物) 1️⃣无囊肿患者:1、GnRh-啊亮丙瑞林(药物切除卵巢)2、达那唑-抑制FSH/LH 3、雌激素孕激素,假孕疗法 2️⃣有囊肿—手术:1、大于45岁,盆腔粘连——根治性手术 2、小于45岁+中重度——病灶+子宫+卵巢(保留一侧) 3️⃣药物治疗无效,年轻人要求生育——病灶切除术
子宫内膜异位:继发性痛经进行性加重,触及痛性包块或结节。 子宫腺肌病: 继发性痛经进行性加重,经期延长,子宫均匀增大。 子宫肌瘤: 不痛经,经期延长,子宫大。 子宫内膜癌:不痛经,绝经后阴道流血。
(子宫内膜腺体是子宫内膜的一个组成部分,属于子宫内膜当中的分泌腺。子宫内膜分为基底层和功能层。子宫腺肌症,也叫子宫腺肌病,以往称为“内在性内异症”,是指子宫内膜腺体及间质侵入子宫肌层,并保持周期性增生、剥脱、出血等功能性改变,引起相应症状。子宫内膜基底层侵入肌层)
子宫脱垂
一度:子宫【未脱】出阴道口→子宫【托】 二度,三度:子宫脱出阴道口→手术(年轻曼氏Manchester,老人全切,年老体弱基础疾病控制不佳阴道封堵)
Manchester:【主】韧带缩短+【部分切】除+前后壁【修补】
I度轻:没到门口 I度重:刚到门口 II度轻:宫颈刚出门 II度重:宫颈,部分宫体出门 Ⅲ度:宫颈,宫体都出门了
在分娩以后,于膀胱内或在膀胱镜下插入输尿管导管,4周至3个月有愈合可能,不需要立即行修补术
压力性:绝经后妇女 充盈性:前列腺增生 急迫性:急性膀胱炎 真性:外伤,手术
宫颈肿瘤
鳞状上皮内病变级别:
低级别。Ⅰ级,异型细胞局限于上皮的下1/3; 高级别。Ⅱ级,异型细胞累及上皮层的下1/3至2/3; 高级别。Ⅲ级,增生的异型细胞超过全层的2/3,包含原位癌
主要发病因素:HPV
宫颈癌诊断——“三阶梯”程序+一确诊
首选筛查——首选刮片细胞学检查
细胞学检查有不典型鳞状细胞(ASC-US)时→→再进行高危型HPV检测
刮片细胞学有ACS-US,且高危型HPV检测阳性,再行→→→阴道镜检查
确诊——活检→→ 子宫颈多点活检
宫颈癌:只考1b期,只考子宫广泛切除+盆腔淋巴清扫
根据自己的理解更改前面大神评论更好记忆
1A看毫米,1B看厘米
2A上阴道,2B累宫旁
3A下阴道,3B肾受伤
4A累胱肠,4B向远方
宫颈癌治疗方案: IA1→筋膜外 ⅠA2→改良广泛 ⅠB~ⅡA2→广泛 ⅡB及以上→放化疗(放疗为主)
宫颈鳞癌: 1A1,浸润≤3mm,宽度≤7mm, 1A2,3mm≤浸润≤5mm,宽度≤7mm, 1B1,癌灶≤4厘米 1B2,癌灶>4厘米 2A,肿瘤侵犯阴道上2/3,无宫旁浸润。
宫颈癌鳞癌最常见
宫颈癌 最常见 中分化鳞癌 子宫内膜癌 最常见 内膜样腺癌 子宫肌瘤 最常见 玻璃样变
宫颈癌始发于宫颈移行带(组织学外口)
子宫肿瘤
子宫肌瘤在妊娠期间容易发生红色变
最常见:玻璃样变 妊娠期:红色变 绝经期:肉瘤
未生育是子宫内膜癌危险因素,多次生产是宫颈癌危险因素
可以这么理解: 多次生产,多次刺激宫颈,所以导致宫颈细胞变化次数过多,就易发生宫颈癌 不孕,子宫不停地受雌激素刺激进行工作,而子宫内膜癌跟雌激素是有关联的,就易发生子宫内膜癌
子宫内膜癌最常见的是内模样腺癌
只要是子宫内膜癌,无论是几期都要加双附件切除,但是子宫颈癌不切除附件,只淋巴结清扫
无症状的肌瘤病人一般不需要治疗,每3-6个月随访一次
鳞癌不会是子宫内膜癌的病理!
绝经后子宫内膜癌最常见的症状是阴道流血
附件肿瘤及原发性腹膜癌
一期卵巢,二期盆腔,三期腹腔,四期远处 而一期是局限于卵巢或输卵管,1a局限于单侧,1b局限于双侧,1c局限于卵巢或输卵管且:术中肿瘤破裂(1c1),卵巢或输卵管表面有肿瘤(1c2),腹腔积液有肿瘤(1c3)
AFP升高的卵巢肿瘤:卵黄囊瘤
蛋白(甲胎蛋白)找蛋黄(卵黄囊瘤)很好的记忆方法
CA125卵巢癌,内异症,浆液性、黏液性囊腺瘤 CA153乳腺癌 CA199胰腺癌,胆管癌 hCG绒癌 CEA胃肠癌判断预后,监测复发 AFP肝癌,卵黄囊瘤,内胚窦瘤,胎儿神经管畸形 PSA前列腺癌
生殖细胞→顺铂+博来霉素+依托泊苷 博士对性生活百依百顺
上皮细胞→紫杉醇+卡铂 上紫色菠菜
无性细胞瘤:术后放疗敏感,治疗首选手术 任何卵巢肿瘤都有首选手术治疗
1⃣️梅格斯综合征,Meigs syndrome:卵巢纤维瘤,伴发腹腔积液和胸腔积液。 2⃣️希恩综合征,Sheehan syndrome:产后大出血休克,导致垂体,尤其是腺垂体促性腺激素分泌细胞缺血坏死,引起腺垂体功能低下而出现一系列的症状。 3⃣️Turner综合征:又称先天性卵巢发育不良综合征,常伴有体格发育异常。 4⃣️类癌综合征:表现为喘息、皮肤潮红、水样腹泻、阵发性心动过速等,多见于SCLC和腺癌。 5⃣️美尼尔综合征:又称梅尼埃病(Meniere Disease),一种特发性膜迷路积水的内耳病,表现为反复发作的旋转性眩晕,波动性感音神经性听力损失,耳鸣和耳胀。
上皮性肿瘤: 浆液性囊腺瘤 黏液性肿瘤 生殖细胞瘤: 畸胎瘤 无性细胞瘤 内胚窦瘤 性索间质肿瘤:(分泌雌激素) 颗粒细胞瘤 卵泡膜细胞瘤 Meigs纤维瘤
卵巢囊肿蒂扭转一经确诊直接手术
纤维瘤伴有胸腹水 梅格斯综合征
卵巢转移瘤最常见的部位:胃肠道
考点总结: 葡萄胎→落雪征,小囊状,蜂窝状不均质回声→首选B超确诊→治疗清宫术 绒癌→肺转移,棉絮状,棉球状→首选越hCG确诊→治疗化疗
1.绒癌:可继发于正常分娩,流产后,以及葡萄胎术后一年以上,无绒毛,无间质,无血管。易转移至肺部 2.侵袭性葡萄胎继发于葡萄胎清宫术后六个月内。易转移至肺 3.葡萄胎:无肺部表现
葡萄胎清宫后随访:一周一次直至连续三次阴性,随后一月一次共六个月
侵蚀性葡萄胎只会继发于葡萄胎!!!人流术后只可能是绒癌!!!看清楚题干!!!
葡萄胎,侵袭性葡萄胎,绒毛癌都可伴有卵巢黄素囊肿,无需手术治疗,一般在2-4个月内自动消除
生殖内分泌疾病
E2雌二醇 P孕激素 LH黄体生成素 FSH卵泡刺激素
无排卵性出血:P↓
基础体温:
| 身体状态 | 高温相 |
|---|---|
| 正常 | 12天左右 |
| 黄体功能不全 | 小于10天 |
| 黄体萎缩不全(子宫内膜不规则脱落) | 大于14天,且呈缓坡下降 |
| 无排卵 | 0天 |
| 考虑妊娠 | 大于14天,且维持高水平 |
| 怀疑流产 | 大于14天,维持在高水平突然下降,形成一个陡坡 |
闭经伴基础体温双相型,说明雌孕激素分泌正常,垂体和下丘脑正常,所以为子宫性闭经
人流术后闭经:子宫性闭经,Asherman综合征
闭经鉴别流程:
第①步:孕激素试验——鉴别I度闭经 第②步:雌激素试验——鉴别II度闭经or子宫性 第③步:FSH、LH测定——鉴别卵巢性 第④步:垂体兴奋试验——鉴别垂体or下丘脑
上级分泌激素 鉴别 下级目的器官
多囊卵巢综合征(PCOS)多在青春期发病,以雄激素过高的临床或生化表现、持续无排卵、卵巢多囊改变为特征,表现为多毛、痤疮、月经异常、不孕等,常伴有胰岛素抵抗和肥胖
多囊不排卵,所以拼命想让排卵故黄体生成素多 而卵巢早衰没有卵泡,所以卵泡刺激素多
LH/FSH ≥ 2
绝经综合征:
子宫全切了,就单用雌激素就行了 子宫还有,就要加上孕激素,防癌
注意:绝经:强调FSH⬆️ 多囊卵巢:强调LH⬆️
绝经后雌激素水平降低,诱导下丘脑释放促性腺激素释放激素增加,刺激垂体释放FSH和LH增加,其中FSH升高(A对)较LH更显著
子宫内膜不规则脱落:残留分泌期内膜与新增生内膜混合共存
产后大出血造成垂体性闭经
FSH<5U/L提示下丘脑或垂体性闭经,需进行GnRH刺激试验 FSH>10U/L提示卵巢储备功能下降 FSH>40U/L,E2<10~20pg/ml提示卵巢功能衰竭、闭经
继发性不孕最常见的病因是:输卵管因素
子宫浆膜下肌瘤不会影响怀孕
人工流产综合征:面色苍白、心动过缓、胸闷→迷走神经兴奋→阿托品 吸宫不全:人流后仍阴道流血 子宫穿孔:无底感 Asherman综合征是常见的子宫性闭经,表现为人流后闭经,是由于宫腔黏连
宫内节育器(IUD):通过导致子宫内膜损伤和慢性炎症来防止受孕。
口服避孕药初期有类早孕反应,而不是早孕反应